西宮市で睡眠時無呼吸症候群の検査・治療は当院へ
「いびきが大きい」
「睡眠中に呼吸が止まっていると言われた」
「日中に強い眠気がある」
このような症状は、睡眠時無呼吸症候群(SAS)の可能性があります。
睡眠中に呼吸が繰り返し止まることで、脳や体が十分に酸素を得られず、集中力低下・疲労感・高血圧・不整脈・心筋梗塞・脳卒中などのリスクに繋がることがあります。
当院では、西宮市・兵庫県にお住まいの患者様を中心に、
ご自宅で行える睡眠検査(簡易PSG検査)をはじめ、必要に応じて精密検査・CPAP療法まで一貫して対応しております。
「いびきが気になる」「まず検査だけしたい」という方でも、どうぞご相談ください。
いびきと無呼吸について
睡眠時にはノドの周囲の筋肉は緊張が弛みますので、ノドの空気の通り道(気道)としての空間を保ちにくくなります。
また、特に仰臥位では舌が後方へ落ち込みやすく、ノドを狭くする傾向にあります。
それでも元々ノドや鼻に問題のない場合に睡眠時の呼吸が正常にできます。
しかし、のノドや鼻に空気の通路を狭くする状態があると、通常の呼吸では必要な換気が妨げられ、持続するいびきや無呼吸が生じることになります。
したがって、いびきは睡眠呼吸障害のよい指標になります。睡眠時無呼吸症候群の潜在患者は人口の2~3%と言われています。
このような場合は危険のサインです
大きないびきをかく/夜間の呼吸停止/夜中に何度も目が覚める/起床時の頭痛やだるさ/日中いつも眠い/運転中に居眠りをしたり、居眠りをしそうになることがよくある
原因となる状態

1肥満
肥満は重要な要因です。肥満があるとノドや舌にも脂肪が多くなり、気道が狭くなります。
2扁桃肥大
扁桃は咽頭(ノド)の左右両側から中央に向けて張り出しています。
したがって、扁桃が肥大すると、その部分で気道が狭くなります。
小児の睡眠呼吸障害の場合は、扁桃やアデノイド肥大によるものがほとんどです。
3鼻詰まりの影響
アレルギー性鼻炎や慢性副鼻腔炎、これに伴う鼻ポリープ、
あるいは鼻中隔弯曲症(両方の鼻腔に間の壁の弯曲)などがあると
鼻閉の原因になり、睡眠呼吸障害につながることがあります。
4年齢
年齢とともにノドの周囲の筋肉の緊張が低下して、気道が狭くなることがあります。
5小顎症
小顎症(下顎が小さい)の場合には舌が後方に落ち込みやすくなり、気道を狭くします。
睡眠時無呼吸症候群の症状
睡眠中に充分に熟睡できず、苦しくて夜間覚醒する(睡眠の分断)ことが多くなります。
そうすると、朝起床時に熟睡感が得られず、まだ眠気が強くすっきり起きることができない、あるいは、昼間にすぐ眠ってしまう(昼間の傾眠)、などの症状が現れます。
ひどくなると車の運転中に居眠りをして事故を起こしたという報告もあります。
これを放置すると、下に示すような全身的に、また社会的にいろいろな問題が生じることが知られています。
●全身的影響
循環器疾患/脳血管障害/生活習慣病の合併(高血圧、糖尿病、肥満など)/うつ傾向など
●社会的影響
いびきによる周囲への迷惑/仕事の効率が悪くなる/QOLの低下/傾眠による交通事故や産業事故など
診断について
(1)常に大きないびきをかく。
(2)睡眠中の無呼吸を指摘される。
(3)昼間に眠気が強い。
などの症状があると睡眠時無呼吸症候群を疑います。
まず、上記のような症状で睡眠時無呼吸症候群を疑うと、耳鼻科では鼻や咽頭、喉頭に原因となる異常がないか診察します。
次はどの程度の無呼吸があるのかを検査することになります。
検査は器械を付けて寝てもらい、そのデータを解析して無呼吸低呼吸指数(AHI)を算出します。検査自体は器械を付けて寝るだけですので簡単なものです。当院では携帯型の器械をお貸しして、自宅で検査を行っていただきます。
AHIは10秒以上の無呼吸低呼吸が1時間に何回あるかという数字です。AHIが5以上の場合に睡眠時無呼吸症候群と診断し、15以上になると何らかの治療を要する場合が多くなります。
治療について
1手術
扁桃肥大やアデノイド肥大など明らかに気道を狭くしている病変がある場合には、手術を行うことによって改善することが期待できます。
2口腔内装置
下顎にマウスピースを装着することで、下顎とともに舌を前方に引き出して気道を保つものです。主に軽度の睡眠時無呼吸症候群に適応があります。
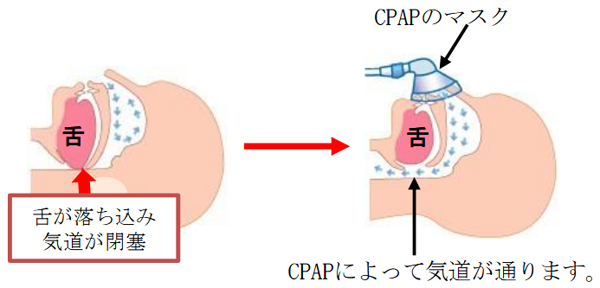
3経鼻持続陽圧呼吸(CPAP)
CPAPは鼻にマスクをつけて、そのマスクを通して空気を送って気道の開大をはかるものです。欧米では治療の第一選択で、実際には気道を狭くする明らかな病変はなく、CPAPを使用する場合が最も多いと言えます。
睡眠時無呼吸症候群の可能性のある方
- 周囲の人からいびきを指摘されたことがある。
- 夜中に何度も目が覚める。
- 朝に目が覚めるとノドが渇いている。
- 十分に眠ったはずなのに朝起きても疲れがとれない。
- 日中の眠気がひどい。
- 下あごが小さい。
- アレルギー性鼻炎などの鼻の病気や、アデノイド、扁桃肥大などノドの病気がある。
上記のような症状、状態があると睡眠時無呼吸症候群の可能性があります。
いびき・睡眠時無呼吸症候群Q&A
- 睡眠時無呼吸症候群とはどのような病気ですか?
-
睡眠中に何度も呼吸が止まったり、あるいは呼吸が弱くなる状態を繰り返し起こす病気です。
大きないびきを伴っている場合が多いです。
夜間に熟睡できないことにより、日常生活に支障がでたり、いろいろな健康障害が生じる可能性があります。
日本では約2000万人(治療を要する中等症以上では約900万人)の方が睡眠時無呼吸証拠群と推定されています。 - どのような症状がありますか?
-
以下のような症状が代表的なものです。
1 毎晩、大きなイビキをかいている(あるいは指摘されたことがある)
2 睡眠中に呼吸が止まっていると指摘されたことがある
3 体重が増えて、メタボリックシンドロームの傾向がある
4 昼間、眠くなることが頻繁にある(居眠り運転をしそうになったり、会議中にうとうとしてしまう)
5 しっかり寝ても日中眠い、または体がだるい、やる気がでない
6 朝起きたとき、寝たはずなのに疲れが残っている感じや、頭重感・頭痛がある
7 夜間トイレに起きることが多い
など
上の1~7に一つでも当てはまる方は睡眠時無呼吸症候群の可能性があります。
一度検査を受けることをお勧めいたします。 - 「いびき」はどうして生じるのですか?
-
気道(空気の通り道)が狭くなり、そこを空気が通るときに壁(粘膜)を振動させることによって、いびきが生じます。
いびきがあるから、必ず睡眠時無呼吸症候群とは言えません。しかし、いびきは睡眠中に空気の通り道が狭くなっている状態と考えられますので、無呼吸症候群を伴っている可能性があり要注意です。
- 検査と診断について教えてください。
-
まずは自宅で簡易検査を行います。
この検査は、小型の器械を付けて一晩の寝て頂いて、その間の無呼吸、低呼吸の状態や血中酸素濃度などを測定します。検査器機は誰でも簡単に使えますので、安心してください。当院でも検査器機をお貸しして検査を受けて頂くことが可能です。
この検査で無呼吸・低呼吸指数(1分間に何回無呼吸や低呼吸があったかを表す数字)がわかります。無呼吸・低呼吸指数が5以上の場合に睡眠時無呼吸症候群と診断します。
簡易検査の結果で、さらに精密検査が必要な場合があります。その際には、精密検査が可能な医療機関を紹介して検査を依頼します。
また、耳鼻科では鼻腔、咽頭、喉頭などで気道が狭くなっている部分がないかを、内視鏡を使って丁寧に診察します。例えば、アレルギー性鼻炎などで鼻粘膜の腫脹がないか、鼻中隔(鼻の真ん中のしきり)の強い湾曲がないか、喉頭や咽頭に腫瘍など大きな腫れがないか、等を確認します。もし、そのような病変があれば、同時に治療が必要な場合がありますし、万一癌など腫瘍があれば、その治療が優先されます。 - 家族にいびきなどを指摘されますが、自分ではほとんど症状を感じません。このような場合でも診察・検査を受けた方がいいのでしょうか?
-
睡眠時無呼吸症候群であっても自覚症状がない人もいます。
大きないびきや呼吸停止をご家族などに指摘されて受診され、検査で重症の睡眠時無呼吸症候群とわかることもありますので、自覚症状がなくても、大きないびきや無呼吸を指摘された場合は是非検査を受けてください。
- どのような治療方法がありますか?
-
治療はCPAP,手術、口腔内装置、生活習慣の改善などです。
CPAP(Continuous Positive Airway Pressure:シーパップ)についてはQ7,手術についてはQ8をご参照下さい。
歯科装具(マウスピース)は、下顎を前方に引っ張るように工夫したマウスピースです。このマウスピースを付けると、舌根が落ち込んで気道を狭くするのを防ぎます。比較的軽症の睡眠時無呼吸症候群が適応になります。マウスピースは歯科に作成をお願いすることになりますが、歯の状態や、顎関節の状態などで作れないこともあります。
生活・食生活の改善について
減量や、飲酒の制限、禁煙、睡眠薬の制限などにより、睡眠時の無呼吸が改善します。急激な無理な減量は、からだに様々な弊害をきたす可能性がありますので、自分で勝手にしないで、必ず内科主治医の指導の下に行ってください。 - CPAPとはどのような治療ですか?
-
CPAPは睡眠中の気道に空気を送ることによって、気導の狭くなっている部分を広くさせる装置です。
残念ながら、CPAPが睡眠時無呼吸症候群の根本治療とはいえません。しかし、そのまま放置すると様々な病気に繋がる可能性がありますので、治療は必要になります。
体重を減量することにより、睡眠時無呼吸を改善させ、結果としてCPAPを使用しなくてもよいようになることはあります。 - 手術は推奨されますか?
-
手術は第一選択としては考えられていません。
軟口蓋(上あごの一部)を切除する手術方法はあります。しかし、手術の長期的な有効率は50%にもならないことがわかってきています。このような状況から、あまり施行されなくなっています。
ただし、小児の場合では扁桃やアデノイド肥大があり、いびきや睡眠時無呼吸の原因と考えられる場合には、口蓋扁桃摘出やアデノイド切除の適応になります。また、成人の場合でも口蓋扁桃が大きい方では、口蓋扁桃摘出手術が改善につながることもあります - 治療しないで放置すると体に何か悪い影響があるでしょうか?
-
以下の病気の発症や悪化の原因となり、生活上の危険性が増えます。
• 高血圧症:睡眠時無呼吸症候群のない人と比べるとリスクが2倍
• 心筋梗塞など虚血性心疾患:睡眠時無呼吸症候群のない人と比べるとリスクが3倍
• 脳卒中など脳血管疾患::睡眠時無呼吸症候群のない人と比べるとリスクが4倍
• 糖尿病::睡眠時無呼吸症候群のない人と比べるとリスクが1.5倍
• いねむりによる自動車事故や仕事上のトラブル
• 生活の質(QOL)の低下
• 認知症との関連 - CPAP治療は通院は必要ですか?
-
原則1か月に1回通院していただく必要があります。
CPAPの使用中のデータはクラウドで見ることができますので、受診していただいた際に、CPAPの使用状況や、使用時の呼吸の状態を確認しご説明します。
- CPAP治療はどの程度の費用がかかりますか?
-
CPAPは保険適応です。
費用は3割負担の方で1か月約5000円程度です。
※本記事は、耳鼻咽喉科専門医である石田春彦院長が最終監修・確認しています。
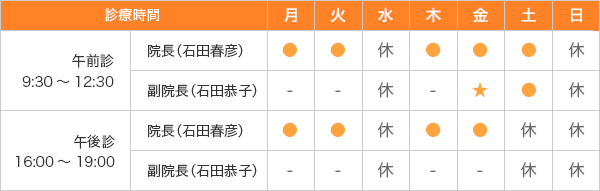
お問い合せ・診療時間
予約診療について(ネットから予約)
午前9:30~12:30 (月火木金土) 午後16:00~19:30(月火木金)※水曜・日曜・祝日は休みです。 土曜日は午後休診です。
※土曜日は耳鼻咽喉科専門医2名で診療しています。
★金曜午前の副院長の診察は補聴器相談です。
補聴器相談は、日本耳鼻咽喉科学会認定補聴器相談医である石田恭子医師と認定補聴器技能者が補聴器相談を行っています。 まず、一般の診察を受けていただき、聴力検査など必要な検査を行って、補聴器が必要かどうかを判断いたします。その上で補聴器相談外来に予約いたします。 なお、補聴器相談の予約はWeb予約ではできません。ご了承ください。





